Pflegekräfte treffen täglich Entscheidungen, die das Wohlbefinden und die Sicherheit von Menschen unmittelbar beeinflussen. Sie arbeiten in Teams, die unter hohem Druck stehen — mit Personalmangel, emotionalen Extremsituationen und einer Verantwortung, die kaum jemand von außen vollständig versteht. In diesem Umfeld ist professionelle Reflexion kein Komfort, sondern eine strukturelle Notwendigkeit.
Supervision bietet genau das: einen geschützten Rahmen, in dem Pflegeteams und Leitungskräfte die eigene Arbeit, Rollen und Beziehungen gezielt reflektieren können — nicht um Probleme zu verwalten, sondern um handlungsfähig zu bleiben und Qualität dauerhaft zu sichern.
Dieser Artikel zeigt, was Supervision in der Pflege konkret leistet, welche Formate sich in der Praxis bewährt haben und wie Einrichtungen den Einstieg gestalten können.
Was ist Supervision in der Pflege?
Pflege hinterlässt Spuren. Schwierige Patientenfälle, Konflikte im Team, der tägliche Umgang mit Leid und Verlust – vieles davon bleibt hängen, ohne viel Zeit, es wirklich zu verarbeiten. Genau dort setzt Supervision im Sinne der Deutschen Gesellschaft für Supervision und Coaching e.V. (DGSv) an.
Es handelt sich dabei nicht um ein Therapiegespräch oder Kontrolle. Eine externe Fachperson – jemand, die*der nicht zur Einrichtung gehört und keine eigene Agenda mitbringt – begleitet das Team dabei, das auszusprechen, was sonst ungesagt bleibt. Das schafft einen Raum, in dem Offenheit möglich ist, weil niemand Konsequenzen befürchten muss.
Wer das regelmäßig tut, merkt den Unterschied. Nicht weil die Arbeit leichter wird, sondern weil man sicherer wird im Umgang mit dem, was sie einem abverlangt.
Warum gerade die Pflege besondere Anforderungen stellt
Emotionale Dauerbelastung und Burnout-Risiko
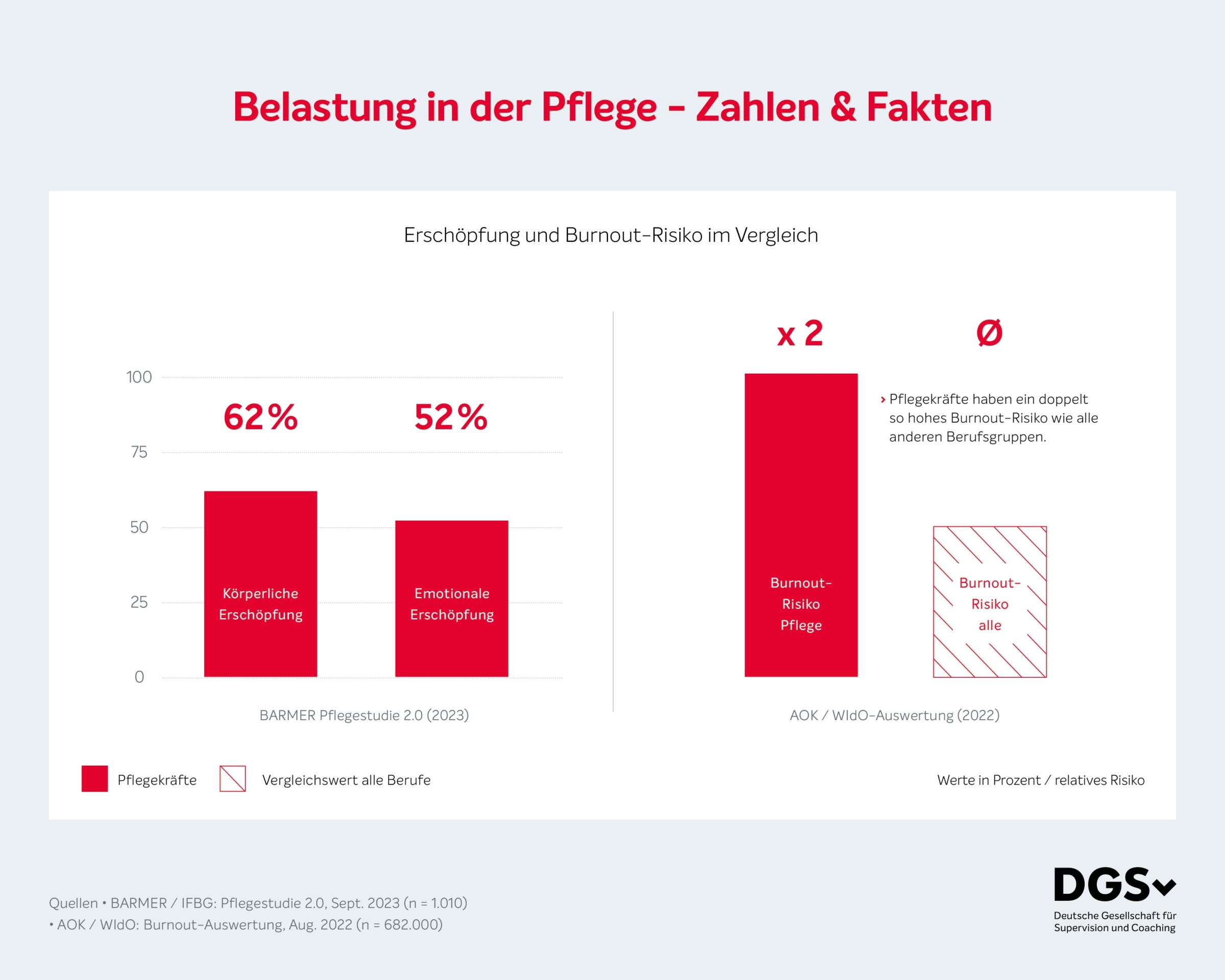
Pflege ist einer der belastendsten Berufe überhaupt – das belegen aktuelle Daten eindeutig: Laut einer Auswertung des Wissenschaftlichen Instituts der AOK (WIdO) liegt das Burnout-Risiko bei Pflegekräften nahezu doppelt so hoch wie in allen anderen Berufsgruppen. Laut der Pflegestudie 2.0 der Barmer (2023) geben rund 62 Prozent der Pflegekräfte an, regelmäßig körperlich erschöpft zu sein; rund 52 Prozent berichten von emotionaler Erschöpfung – Werte, die deutlich über dem vorpandemischen Niveau liegen.
Dazu kommt der Alltag: Personalmangel, Zeitdruck, Überstunden. Das Gefühl, niemandem wirklich gerecht zu werden, zermürbt. Schichtarbeit bringt den Rhythmus durcheinander, kostet Schlaf und Freizeit – und nicht selten auch soziale Kontakte.
Komplexe Beziehungen zu Patient*innen und Angehörigen
Pflege bedeutet mehr als medizinische Versorgung – sie ist nah, persönlich, manchmal sehr intim. Genau das macht die Beziehungen zu Patient*innen und Angehörigen so intensiv, aber auch so anspruchsvoll. Pflegekräfte müssen echte Nähe zulassen und gleichzeitig professionelle Distanz wahren. Sie werden zur Ansprechperson für alles – auch für Emotionen, die sie selbst nicht ausgelöst haben.
Angehörige erleben Pflegekräfte oft als gestresst oder unnahbar, was schnell zu Missverständnissen führt. Und während Patient*innen individuelle Zuwendung erwarten – verständlich, denn sie sind verletzlich und abhängig – müssen Pflegekräfte gleichzeitig Zeitpläne, Vorgaben und Hierarchien einhalten. Dieser Spagat ist Alltag.
Teamarbeit unter Druck: Schichtdienst, Fluktuation, Konflikte
Pflege ist anspruchsvoll – das liegt in der Natur des Berufs. Was die Sache zusätzlich erschwert: Pflegekräfte verbringen deutlich weniger Zeit miteinander als Menschen in geregelten Arbeitszeiten. Der Schichtdienst macht echten Austausch schwierig. Schriftliche Übergaben ersetzen das Gespräch, und dabei gehen Details verloren – zwischen Früh-, Spät- und Nachtdienst, zwischen Menschen mit völlig unterschiedlichen Biorhythmen. Wer morgens kaum ansprechbar ist, arbeitet nachts auf Hochtouren – und umgekehrt. Das allein kann schon für Reibung sorgen. Kommt Schlafmangel dazu, können Reizbarkeit und Fehleranfälligkeit steigen. Konflikte entstehen dann schneller, als man denkt
Wie Supervision zur Patientensicherheit beiträgt
Supervision unterstützt Einzelpersonen und Teams dabei, ihr berufliches Handeln fachlich, sozial und persönlich weiterzuentwickeln. Im Mittelpunkt steht die Reflexion der aktuellen Arbeitssituation und der Beziehungen zwischen den Mitarbeitenden. Dabei wird betrachtet, wer welche Rolle übernimmt, wo Konflikte entstehen können und wie Arbeitsabläufe sowie Rahmenbedingungen gestaltet sind.
Für den Pflegeberuf bedeutet das konkret, dass Supervision hilft, schwierige Patientensituationen besser zu verstehen und mit emotionalen Belastungen umzugehen. Außerdem können Teamkonflikte geklärt werden, und Pflegekräfte erhalten die Möglichkeit, ihre berufliche Rolle zwischen Nähe und professioneller Distanz zu reflektieren. Diese Reflexion des pflegerischen Handelns trägt auch dazu bei, dass Patient*innen gut versorgt werden und mögliche Probleme oder gar Gefährdungen der Patientensicherheit schon im Vorfeld erkannt und verhindert werden können.
Wirkung auf das Teamklima
Konflikte konstruktiv bearbeiten statt eskalieren lassen
Supervision – nach den Standards der DGSv – verändert, wie ein Team mit Konflikten umgeht. Nicht mehr verdrängen, nicht mehr eskalieren lassen: Probleme werden offen angesprochen und bewusst bearbeitet. Wer versteht, was hinter einem Konflikt steckt, kann gemeinsam nach Lösungen suchen – und genau das schafft Vertrauen.
Gemeinsame Haltungen und Werte entwickeln
Im Pflegealltag handeln viele nach dem, was sie für richtig halten – ohne es je laut ausgesprochen zu haben. Supervision holt genau das in den Raum: Was ist uns wichtig? Was verstehen wir unter guter Pflege? Jede Pflegekraft bringt andere Erfahrungen und Haltungen mit – Supervision legt diese Perspektiven nebeneinander, nicht um zu urteilen, sondern um sie abzustimmen.
Was dabei entsteht, sind keine Regeln, sondern Orientierung. Wer weiß, wofür das Team steht, handelt sicherer – und fühlt sich weniger allein damit.
Neue Kolleg*innen integrieren und Fluktuation reduzieren
Neue Kolleg*innen ins Team zu bringen ist mehr als eine Frage der Einarbeitung. Wer nicht versteht, wie ein Team wirklich funktioniert – welche ungeschriebenen Regeln gelten, welche Erwartungen im Raum stehen – fühlt sich schnell verloren. Supervision hilft dabei, genau das sichtbar zu machen. Neuen Mitarbeitenden gibt sie Raum, Fragen zu stellen und Unsicherheiten offen anzusprechen, bevor sie sich festsetzen.
Das kann sich positiv auswirken: Wer früh Halt findet, bleibt eher länger. Und wer länger bleibt, stabilisiert das Team – ein Zusammenhang, der in der Praxis oft unterschätzt wird.
Entlastung für Pflegefachkräfte – was Supervision konkret bewirkt
Wer in der Pflege arbeitet, weiß: Die Belastung sitzt nicht nur im Körper, sondern auch im Kopf. Ein schwieriger Todesfall, ein Konflikt im Team, das Gefühl, wieder einmal nicht genug gewesen zu sein – solche Dinge trägt man mit sich, oft still und ohne Raum, sie wirklich loszuwerden.
Supervision ändert daran etwas. Nicht die Arbeit selbst wird weniger, aber das, was sie mit einem macht, darf endlich ausgesprochen werden. Wer das regelmäßig tun kann, wird davon nicht immun – aber widerstandsfähiger. Der Zusammenhalt im Team wächst, weil man sich gegenseitig besser versteht. Und das Gefühl, mit allem allein zu sein, nimmt ab.
Formate der Supervision in der Pflege
Einzelsupervision – für Leitungskräfte und besonders belastete Personen
In der Einzelsupervision sitzt man zu zweit: eine Pflegekraft oder Leitungsperson und eine Supervisorin oder ein Supervisor. Kein Team, keine Gruppe – nur Raum für das, was einen persönlich beschäftigt. Was macht mir gerade zu schaffen? Wie gehe ich mit meiner Rolle um? Was nehme ich mit nach Hause, obwohl ich es eigentlich loslassen möchte?
Ziel ist nicht, Ratschläge zu bekommen, sondern klarer zu werden – im Denken, im Handeln, im Umgang mit dem, was der Berufsalltag so mitbringt.
Teamsupervision – die häufigste Form im Pflegekontext
Pflege ist Teamarbeit – das gilt für den Alltag auf der Station genauso wie für die Momente, in denen es wirklich schwierig wird. Teamsupervision setzt genau dort an: nicht bei der einzelnen Person, sondern beim Team als Ganzem.
Ob auf einer Pflegestation, in einer Ambulanz oder einer Pflegeeinrichtung – überall dort, wo Menschen eng zusammenarbeiten, unter Druck stehen und Konflikte entstehen, braucht es einen Ort, an dem das gemeinsam besprochen werden kann. Neue Kolleginnen und Kollegen finden leichter Anschluss, Spannungen können ausgesprochen werden, bevor sie sich festsetzen – und das Miteinander wird ein Stück verlässlicher. Was davon am Ende profitiert? Das Team – und letztlich auch die Menschen, die gepflegt werden.
Fallsupervision– fallbezogene Reflexion im Team
Manchmal ist es ein bestimmter Fall, der einen nicht loslässt. Eine Situation, die sich anders angefühlt hat als sonst – schwerer, verwirrender, belastender. Genau dafür gibt es im Pflegekontext besondere Formate. Bei der Fallsupervision wird ein konkreter Pflegefall gemeinsam unter die Lupe genommen. Was ist passiert? Was hat das mit uns gemacht? Wie hätten wir anders handeln können – oder können wir es noch? Es geht nicht ums Urteilen, sondern ums Verstehen und Weiterkommen.
Supervision in der Ausbildung – Einstieg in reflektiertes Arbeiten
Wer seine Pflegeausbildung beginnt, wird schnell von der Realität eingeholt. Vieles ist anders als erwartet – belastender, emotionaler, komplexer. Supervision gibt Auszubildenden einen Ort, an dem sie das verarbeiten können, was sie erleben. Nicht allein damit sitzen, sondern darüber sprechen – und dabei langsam lernen, das eigene Handeln zu hinterfragen.
Supervision im Pflegeheim, Krankenhaus und ambulanten Dienst – Unterschiede und Gemeinsamkeiten
Supervision sieht nicht überall gleich aus – sie passt sich an, je nachdem, wo und wie gepflegt wird. Was bleibt, ist der gemeinsame Kern: reflektieren, entlasten, zusammenwachsen.
Im Pflegeheim arbeiten Menschen oft jahrelang zusammen, manchmal zu eng, manchmal zu ungeklärt. Supervision hilft dabei, Rollen zu sortieren, Konflikte anzusprechen – ob im Team oder im schwierigen Umgang mit Angehörigen – und gemeinsam zu klären, wofür man eigentlich steht.
Im Krankenhaus ist der Takt ein anderer. Schichtwechsel, Zeitdruck, hohe Verantwortung, dazu die Zusammenarbeit mit Ärzt*innen, und Therapeut*innen, die alle ihre eigene Sprache sprechen. Supervision schafft hier Raum, um das zu besprechen, was im Alltag untergeht.
Im ambulanten Dienst ist man oft allein – eilt von Patient*in zu Patient*in, ohne Team im Rücken. Genau das kann zermürben. Supervision gibt auch hier Halt: für den Umgang mit Einsamkeit im Arbeitsalltag, für das Nachdenken über schwierige Patientenbeziehungen und für den Zusammenhalt mit Kolleg*innen, den man meist nur digital oder bei seltenen Treffen spürt.
Wie Einrichtungen Supervision einführen können
Supervision einzuführen ist keine Frage von ein paar Terminen – es braucht eine echte Entscheidung. Den Anstoß kann die Einrichtungsleitung geben, der Betriebsrat oder die Personalabteilung – entscheidend ist, dass alle an einem Strang ziehen. Was braucht das Team wirklich? Drücken Konflikte, ist die Belastung zu hoch, fehlt Orientierung im Alltag? Je klarer der Bedarf, desto besser lässt sich das passende Format finden – ob Teamsupervision, Einzelbegleitung oder Fallarbeit.
Ein erstes Gespräch mit der Supervisorin oder dem Supervisor klärt dann die Rahmenbedingungen: Wie oft? In welchem Rahmen? Was bleibt vertraulich? Die Kosten trägt in der Regel der Träger. Bei der Auswahl lohnt es sich, auf eine DGSv-zertifizierte Weiterbildung und eventuell auch auf Erfahrung im Pflegebereich zu achten – eine Person, die weiß, wie dieser Alltag wirklich aussieht.
Damit Supervision wirkt, muss sie verlässlich sein. Feste Termine im Dienstplan, offen kommuniziert, nicht wegdiskutiert, wenn es eng wird. Was dann entsteht, ist kein Projekt mit Enddatum, sondern ein Prozess – einer, der Teams stärkt, Mitarbeitende entlastet und die Qualität der Pflege langfristig sichert.
Qualifizierte Supervisor*innen für die Pflege finden Sie im DGSv Berater-Scout. Filtern Sie beispielsweise nach Branchen wie Alten- und Pflegeheime, Ambulante Dienste, Kliniken und Krankenhäuser oder Kur- und Reha-Einrichtungen
Was ist der Unterschied zwischen Supervision und Coaching in der Pflege?
Supervision und Coaching klingen ähnlich, meinen aber etwas anderes. Supervision dreht sich um das, was in der Arbeit mit und am Menschen passiert – im Team, in der eigenen Rolle, im Umgang mit Belastungen. Es geht ums Innehalten und Verstehen: Was läuft gut, was nicht, und warum?
Coaching ist oft ziel- und ergebnisorientierter. Im Mittelpunkt steht meist eine Einzelperson, die etwas erreichen oder verändern möchte – eine Entscheidung treffen, eine Fähigkeit entwickeln, einen nächsten Schritt gehen.
Wie oft sollte Supervision in einem Pflegeteam stattfinden?
Wie oft Supervision stattfindet, hängt vom Team ab – von seiner Größe, der Belastung, dem Schichtbetrieb und dem, was die Einrichtung ermöglicht. Eine gesetzliche Vorgabe gibt es nicht, aber aus der Praxis hat sich einiges bewährt.
Einmal im Monat gilt für Teamsupervision als guter Rhythmus – regelmäßig genug, um dranzubleiben, ohne den Alltag zu überfrachten. Wir der Abstand zwischen den Terminen sehr groß, ist es schwieriger, in einen Arbeitsprozess zu kommen und an vorangegangene Termine anzuknüpfen. Wenn etwas Einschneidendes passiert – ein Todesfall, ein Fall, der das Team nicht loslässt – muss man nicht bis zum nächsten Termin warten. Eine zusätzliche Sitzung lässt sich kurzfristig einberufen.
Leitungskräfte oder Pflegende, die über längere Zeit besonders unter Druck stehen, können Einzelsupervision nutzen – alle vier bis acht Wochen, je nach Bedarf.
Ist Supervision in der Pflege verpflichtend?
Niemand schreibt Einrichtungen vor, Supervision anzubieten – weder das Pflegerecht noch das Arbeitsrecht kennen eine solche Pflicht. Was jedoch gilt: Pflegequalität zu sichern und weiterzuentwickeln ist keine Kür, sondern Pflicht. Und wer das ernst nimmt, kommt an Supervision früher oder später kaum vorbei – denn kaum etwas stärkt die Zusammenarbeit im Team, den offenen Umgang mit Fehlern und die Qualität der Pflege so nachhaltig.
Wie lange dauert eine Supervisionssitzung?
Eine feste Vorgabe gibt es nicht – aber aus der Praxis haben sich bestimmte Zeitrahmen bewährt. Team- und Fallsupervision dauern meist 90 Minuten, bei größeren Gruppen oder komplexen Themen auch mal länger. Das konkrete Vorgehen orientiert sich aber immer an den Bedingungen vor Ort.
Wer ist qualifiziert, Supervision in der Pflege anzubieten?
Nicht jeder kann Supervision leiten – und das ist auch gut so. Wer ein Team supervidiert, sollte eine zertifizierte Weiterbildung oder Studiengang absolviert haben, etwa nach den Standards der DGSv. Genauso wichtig: Die Person darf nicht zur Einrichtung gehören oder in der Hierarchie des Teams stehen. Nur wer von außen kommt, kann den Raum schaffen, den Supervision braucht – neutral bzw. allparteilich und vertraulich.
Supervision als Investition in Mensch und Qualität
Pflege ist ein harter Job – körperlich, emotional, menschlich. Wer dort arbeitet, verdient mehr als einen Dienstplan und eine Gehaltsabrechnung. Supervision ist eine Möglichkeit, das anzuerkennen: nicht als nettes Extra, sondern als echte Investition in die Menschen, die täglich für andere da sind.
Was dabei entsteht, ist spürbar. Pflegekräfte fühlen sich weniger allein mit dem, was sie erleben. Sie werden sicherer im Handeln, offener im Miteinander. Konflikte schwelen nicht mehr still vor sich hin, sondern werden angegangen. Teams, die das regelmäßig tun, halten länger zusammen – und das merken am Ende auch die Menschen, die gepflegt werden. Einrichtungsleitungen und Trägern sei deshalb klar gesagt: Supervision ist kein Instrument für Krisenzeiten. Wer sie nur dann einberuft, wenn es brennt, verschenkt das meiste von dem, was sie kann. Sie gehört fest in den Alltag – verlässlich geplant, nicht wegdiskutiert, wenn es eng wird. Nur so wirkt sie. Und nur so bleibt Pflege das, was sie sein sollte: professionell, stabil und menschlich.
